IV.1.1. Ischaemiás szívbetegség és myocardialis infarctus
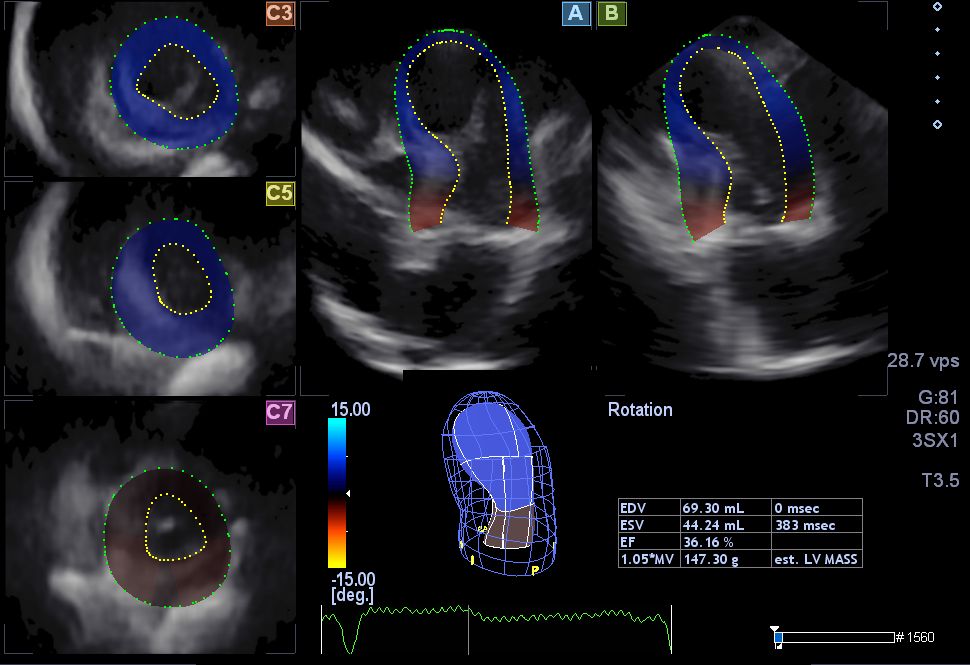
A koszorúér-betegséget atherosclerosis okozza, ilyenkor a koszorúerek falában zsíros, koleszterinben gazdag felrakódások, plakkok jönnek létre. Ezek a plakkok az idő múlásával elmeszesednek és az erek lumenének beszűkülését, akár teljes elzáródását hozzák létre. Számos cardiovascularis rizikófaktor ismert, mely a koszorúér-betegség kialakulásához vezethet, beleértve az öröklött tényezőkön túl a magasabb életkort, a férfi nemet, a zsíranyagcsere-zavarokat, a magas vérnyomást, a diabetes mellitust, a dohányzást, az elhízást, a mozgásszegény életmódot. Jellemző tünet a nyomó jellegű, anginás mellkasi fájdalom, mely a karba, a nyakba, a hátba sugározhat, hányingerrel, hányással, szorongással és egyéb tünetekkel járhat együtt, és stabil angina pectoris esetén pihenésre, vagy nitroglicerin adására megszűnhet. Ilyenkor a diagnózis felállítását a fizikális vizsgálat, az EKG és az echokardiográfiás vizsgálat elvégzése segítheti. Echokardiográfia során a kamrai méretek és funkcionális paraméterek (pl. balkamrai ejekciós frakció [BKEF]) meghatározása mellett célunk az esetlegesen fennálló falmozgászavarok detektálása. Amennyiben nyugalmi eltérések nem igazolhatók, provokációs (terheléses) tesztek végzendők. A terheléses EKG, terheléses perfúziós scintigráfia, a terheléses echokardiográfia ismert diagnosztikus eljárások melyek a napi klinikai rutinban jól alkalmazhatók. Manapság terjedőben van az ún. sokszeletes kardiális komputer tomográfia (CT) is, melynek segítségével non-invazív módon az esetleges koszorúér-szűkületek és egyéb anomáliák kiszűrhetőek. Amennyiben koszorúér-betegség megalapozott gyanúja áll fenn, a pontos diagnózis felállításához arany standardnak tekintett koronarográfiás vizsgálat végzendő. Ilyenkor a koszorúerek morfológiai eltéréseinek tisztázása mellett a funkcionális eltérések detektálása is lehetséges (pl. frakcionális áramlási rezerv számításának segítségével). Akut myocardialis infarctus (MI) esetén a még el nem meszesedett, lágy plakkok (culprit laesio) megrepednek és egy thrombotikus folyamat indul el, mely az ér akut elzáródása mögött ellátott szívizomterület elhalásához vezethet. Ilyenkor az akutan jelentkező mellkasi fájdalom nitrát adására nem szűnik. A labordiagnosztika elvégzésének kiemelt jelentősége van, a kreatinin-kináz és troponin szint meghatározása diagnosztikus értékű lehet. Az EKG-n típusos ST-szakasz eltérések csak az esetek egy részében észlelhetők (ST-elevációval járó MI = STEMI vs. non-ST-elevációs MI = NSTEMI). Echokardiográfia során kórjelző szerepe lehet az újkeletű falmozgászavar, regurgitáció, stb. megjelenésének.
A koszorúér-betegség gyógyszeres kezelésének alapját a befolyásolható rizikófaktorok (mozgásszegény életmód, dohányzás, testsúly, stb.) és magas kockázattal járó betegségek (pl. hypertonia, hyperlipidaemia, diabetes mellitus) kezelése jelenti. Stabil angina pectoris (stabil koszorúér-betegség) fennállása esetén célunk a tünetek csökkentése haemodinamikai és metabolikus szerekkel (béta-blokkolók, Ca-antagonisták, nitrátok, trimetazidin, ivabradin), a prognózis javítása (acetil-szalicilsav (ASA), béta-blokkolók, statinok és ACE gátlók). Amennyiben szignifikáns koszorúér-betegség igazolható, akkor a megfelelő szakmai irányelveknek megfelelően a revascularisatio mérlegelendő és percutan coronaria intervenció (PCI, koszorúér-tágítás és stent-beültetés), vagy coronaria-arteria bypass műtét (coronary artery bypass graft, CABG) elvégzése megfontolandó. Amennyiben szignifikáns koronária betegség nem igazolható, akkor konzervatív kezelés folytatása jön szóba a beteg szoros követése mellett. Instabil angina pectoris és NSTEMI esetén a jelenleg ismert szakmai irányelvek alapján koronarográfia és PCI elvégzése javasolt rizikótól függően 1-3 napon belül, míg STEMI esetén azonnal (primer PCI). Ilyenkor kettős thrombotikus kezelés (pl. ASA és clopidogrel), valamint heparin használata javasolt. A PCI során alkalmazott stent jellegét [BMS - bare metal stent vs. DES - drug eluting stent (gyógyszer kibocsátó stent)] a szakmai irányelvek rögzítik. Bizonyos esetekben fibrinolyticus kezelés is alkalmazható, bár később a koronarográfia/PCI itt is elvégzendő. STEMI-t követően számos komplikáció léphet fel, beleértve a cardiogen shock-ot, súlyos szívelégtelenséget, mitrális regurgitációt, kamrai septalis ruptúrát, balkamrai szabad fali ruptúrát, jobb kamrai infarktust, kamrai aneurysma kialakulását, pericarditist, thrombemboliás és vérzéses szövődményeket, veseérintettséget, hyperglycaemiát. A demográfiai tényezők mellett a BKEF-nek és balkamrai térfogatoknak, a szívfrekvencia variabilitás és baroreflex szenzitivitás paramétereinek, a nyugalmi szívfrekvenciának, a korai kamrai ütések és non-sustained kamrai tachycardia meglétének rizikóbecslő szerepe lehet MI-t követően. A terheléses vizsgálatok eredményének szintén prognosztikus jelentősége van. A BKEF meghatározásának kiemelt szerepe van, pl. az esetleges implantálható cardioverter defibrillátor (ICD) beültetésének mérlegelése során. Az arrhythmológiai eltérések kezelésével és prognosztikus értékével kapcsolatos információkat a következő fejezetben ismertetjük.